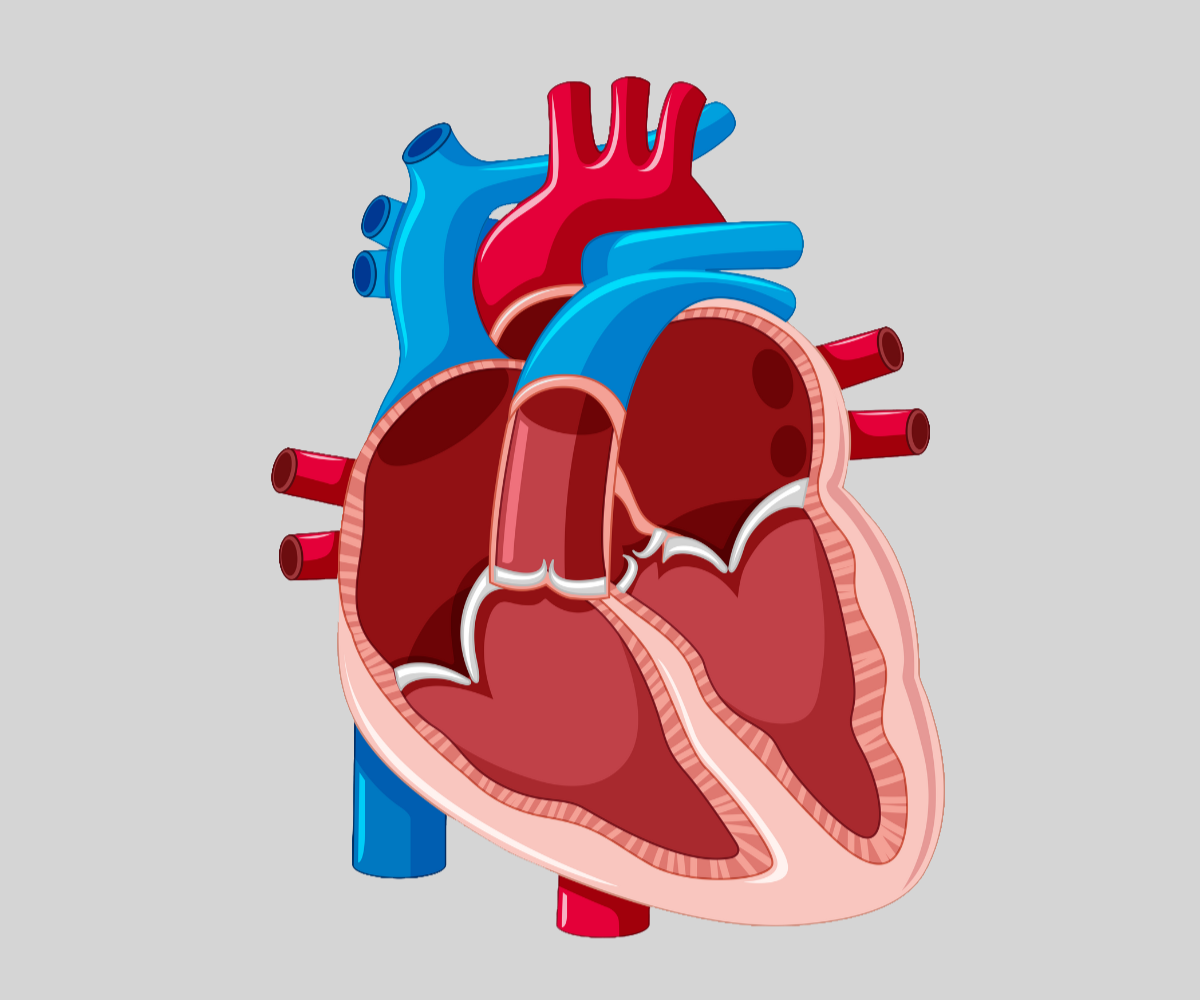
*przesuń suwakiem w prawo aby porównać budowę serca z wadą (białe tło) oraz zdrowego (szare tło)
Zarośnięcie zastawki pnia płucnego z ciągłą przegrodą międzykomorową (PA/IVS, ang. Pulmonary Atresia with Intact Ventricular Septum) – wszystko co musisz wiedzieć

Zarośnięcie zastawki pnia płucnego z ciągłą przegrodą międzykomorową (PA/IVS, ang. Pulmonary Atresia with Intact Ventricular Septum) to jedna z rzadkich, złożonych, wrodzonych wad serca, w której zastawka pnia płucnego jest całkowicie zamknięta lub zarośnięta. Oznacza to, że nie ma bezpośredniego połączenia między prawą komorą a tętnicą płucną, a co za tym idzie – krew nie może przepływać z prawej komory do płuc. Charakterystyczną cechą PA/IVS jest ciągła przegroda międzykomorowa (IVS), czyli brak ubytku w przegrodzie oddzielającej prawą i lewą komorę.
Ta wada serca prowadzi do niedorozwoju prawej komory (hipoplazji), ponieważ nie otrzymuje ona odpowiedniego przepływu krwi podczas rozwoju płodowego. Stopień hipoplazji może być różny – od bardzo małej, szczątkowej komory, po niemal prawidłową wielkość. Często towarzyszą temu nieprawidłowości zastawki trójdzielnej, która może być niedorozwinięta lub niedomykalna.
Na czym polega anatomia patologiczna?
We wrodzonej wadzie serca PA/IVS kluczowe elementy anatomiczne to:
- Zarośnięcie zastawki pnia płucnego: Brak drożności ujścia prawej komory do tętnicy płucnej. Krew nie może być wypompowywana z prawej komory do płuc.
- Ciągła przegroda międzykomorowa (IVS): Brak komunikacji między prawą a lewą komorą. To odróżnia PA/IVS od innych form atrezji płucnej, gdzie często występuje ubytek w przegrodzie międzykomorowej (VSD).
- Hipoplazja prawej komory (RVH): Prawa komora jest często mniejsza niż normalnie, ponieważ nie jest obciążana pracą. Jej wielkość i funkcja są bardzo zmienne. Czasem, pomimo małej wielkości, może mieć zachowaną zatokową część.
- Nieprawidłowości zastawki trójdzielnej: Często zastawka trójdzielna jest dysplastyczna (nieprawidłowo zbudowana) lub ma niedomykalność, co może prowadzić do powiększenia prawego przedsionka.
- Zależność od krążenia płodowego: Aby krew mogła dotrzeć do płuc, musi istnieć połączenie z krążeniem systemowym:
- Drożny otwór owalny (PFO) lub ubytek przegrody międzyprzedsionkowej (ASD): Kluczowe dla przeżycia, ponieważ cała krew z organizmu (odpływająca do prawego przedsionka) musi przejść przez PFO/ASD do lewego przedsionka, a stamtąd do lewej komory i krążenia systemowego.
- Drożny przewód tętniczy (PDA): Niezbędny do przepływu krwi do płuc po urodzeniu. Krew z aorty (krążenia systemowego) przepływa przez PDA do tętnicy płucnej, umożliwiając utlenowanie krwi.
Krążenie krwi w PA/IVS
We wrodzonej wadzie serca PA/IVS przepływ krwi jest skomplikowany:
- Krew odtlenowana z żył głównych wpływa do prawego przedsionka.
- Ponieważ nie może przejść do prawej komory (z powodu zarośniętej zastawki płucnej i ciągłej przegrody międzykomorowej), musi przepłynąć przez drożny otwór owalny (PFO) lub ubytek przegrody międzyprzedsionkowej (ASD) do lewego przedsionka.
- W lewym przedsionku miesza się z utlenowaną krwią z płuc.
- Ta mieszana krew przepływa do lewej komory, która jest jedyną efektywnie działającą komorą pompującą krew.
- Z lewej komory mieszana krew jest wypompowywana do aorty i rozprowadzana po całym organizmie.
- Aby krew mogła dotrzeć do płuc w celu utlenowania, musi przepłynąć z aorty przez drożny przewód tętniczy (PDA) do tętnicy płucnej. Bez PDA, po jego zamknięciu po urodzeniu, dziecko natychmiast rozwinie ciężką sinicę i niewydolność.
Dodatkowo, w niektórych przypadkach PA/IVS, prawej komorze towarzyszą sinusoidalne naczynia krwionośne, które łączą się z tętnicami wieńcowymi. W przypadku wysokiego ciśnienia w prawej komorze, krew może przepływać przez te naczynia wstecznie do tętnic wieńcowych, co może prowadzić do niedokrwienia mięśnia sercowego (tzw. zależność krążenia wieńcowego od prawej komory).
Objawy
Objawy wrodzonej wady serca PA/IVS pojawiają się zazwyczaj bezpośrednio po urodzeniu, gdy przewód tętniczy zaczyna się zamykać.
- Ciężka sinica: Niebieskawe zabarwienie skóry i błon śluzowych, szczególnie widoczne na ustach i paznokciach. Jest to główny objaw, ponieważ płuca nie otrzymują wystarczającej ilości krwi utlenowanej.
- Szybki, spłycony oddech (tachypnea): Wskazuje na wysiłek oddechowy.
- Niewydolność oddechowa: Narastające problemy z oddychaniem.
- Trudności w karmieniu, letarg: Niemowlęta są osłabione, nie mają energii na karmienie.
- Brak szmeru serca nad zastawką płucną: Typowy objaw, spowodowany jej zarośnięciem. Może być obecny szmer ciągły od PDA.
Rozpoznanie
- Prenatalne USG serca (echokardiografia płodowa) często pozwala na wczesne wykrycie wady.
- Pulsoksymetria wykazuje bardzo niskie nasycenie krwi tlenem.
- RTG klatki piersiowej może pokazać powiększenie prawego przedsionka i zmniejszony przepływ płucny (ubogie unaczynienie płuc). Serce często ma kształt „buta” (boot-shaped heart).
- EKG często pokazuje powiększenie prawego przedsionka i zmniejszone lub nieobecne siły wektora prawej komory.
- Echokardiografia (echo serca) jest najważniejszym narzędziem diagnostycznym. Pozwala na:
- Wizualizację zarośniętej zastawki pnia płucnego.
- Ocenę wielkości i funkcji prawej komory.
- Wykrycie drożnego otworu owalnego/ASD i PDA.
- Ocenę zastawki trójdzielnej i jej niedomykalności.
- Ocena potencjalnych połączeń sinusoidalnych z tętnicami wieńcowymi.
- Cewnikowanie serca/Angiografia może być konieczne w celu szczegółowej oceny anatomii prawej komory, obecności połączeń z tętnicami wieńcowymi oraz pomiaru ciśnień. Ma to kluczowe znaczenie w planowaniu leczenia.
Leczenie
Leczenie wrodzonej wady serca PA/IVS jest złożone i zazwyczaj wieloetapowe, dostosowane do stopnia hipoplazji prawej komory.
- Postępowanie początkowe u noworodków
- Wlew prostaglandyn (PGE1): Niezbędne do podtrzymania drożności przewodu tętniczego (PDA), co jest warunkiem wstępnym dla przepływu krwi do płuc. Dziecko pozostaje pod wpływem PGE1 do czasu pierwszej interwencji.
- Stabilizacja stanu ogólnego: Wyrównanie kwasicy, wsparcie oddechowe.
- Interwencje chirurgiczne (zazwyczaj wieloetapowe)A. Leczenie dwukomorowe (Bi-ventricular repair – BVR): Celem jest, aby prawa komora funkcjonowała normalnie, pompując krew do płuc. Możliwe tylko, gdy prawa komora jest wystarczająco duża i ma prawidłowe połączenia wieńcowe.
- Walwulotomia lub walwuloplastyka płucna (perkutaniczna lub chirurgiczna): Otwarcie zarośniętej zastawki płucnej, aby przywrócić przepływ krwi z prawej komory do tętnicy płucnej. Często wykonywana jako pierwszy zabieg.
- Wszczepienie konduitu: W przypadku bardzo ciężkiej hipoplazji outflow tractu prawej komory.
- Korekcja niedomykalności zastawki trójdzielnej.
- Zamknięcie ASD/PFO (jeśli przepływ do płuc został przywrócony).
B. Leczenie jednokomorowe (Single ventricle palliation – SVP): Wykonywane, gdy prawa komora jest zbyt mała lub uszkodzona, aby mogła pełnić swoją funkcję. W tym przypadku serce będzie funkcjonować jako „jedna komora”, a do płuc krew będzie docierała bez pośrednictwa komory.
- Etap 1: Shunt systemowo-płucny (np. zmodyfikowany Blalock-Taussig shunt): Tworzy sztuczne połączenie między tętnicą systemową (np. podobojczykową) a tętnicą płucną, aby zapewnić kontrolowany przepływ krwi do płuc. Zwykle wykonywany w okresie noworodkowym lub wczesnym niemowlęctwie. PDA zostaje zamknięty lub zanika.
- Etap 2: Operacja Glenn’a (dwukierunkowe zespolenie żyły głównej górnej z tętnicą płucną): Zazwyczaj około 4-6 miesiąca życia. Górna żyła główna jest zespolona bezpośrednio z tętnicą płucną, kierując krew z górnej części ciała (ramion, głowy) bezpośrednio do płuc, omijając serce.
- Etap 3: Operacja Fontana (około 2-4 roku życia): Ostatni etap, w którym krew z dolnej żyły głównej również jest kierowana bezpośrednio do tętnicy płucnej (np. poprzez tunel w prawym przedsionku lub zewnętrzny konduit). Cała odtlenowana krew z organizmu spływa bezpośrednio do płuc, a lewa komora pompuje utlenowaną krew do krążenia systemowego.
Rokowania
Rokowanie
Rokowanie w PA/IVS jest zmienne i zależy od stopnia hipoplazji prawej komory, obecności połączeń wieńcowych zależnych od prawej komory oraz skuteczności przeprowadzonego leczenia. Wczesna diagnoza i odpowiednie leczenie chirurgiczne znacznie poprawiły wyniki. Dzieci z PA/IVS wymagają stałej opieki kardiologicznej przez całe życie.
Możliwe powikłania to:
- arytmie,
- niewydolność serca,
- problemy zakrzepowo-zatorowe (szczególnie po operacji Fontana),
- problemy rozwojowe,
- wymóg reinterwencji chirurgicznych w przyszłości.
Podsumowanie

Chociaż leczenie jest bardzo wymagające, wielu pacjentów z zarośnięciem zastawki pnia płucnego z ciągłą przegrodą międzykomorową (PA/IVS) prowadzi satysfakcjonujące życie, choć z pewnymi ograniczeniami, po udanej serii operacji.

Drodzy Rodzice i opiekunowie!
Jako mama 7-letniego Krystiana z WWS rozumiem, jak trudne i pełne wyzwań może być życie z dzieckiem z wadą serca. W fundacji Espero – Nadzieja dla dzieci znajdziecie wsparcie, zrozumienie i pomoc, których potrzebujecie. Nie wahajcie się skontaktować z nami. Jesteśmy tu, aby Wam pomóc.
Razem zawalczymy o serce Waszego dziecka!

