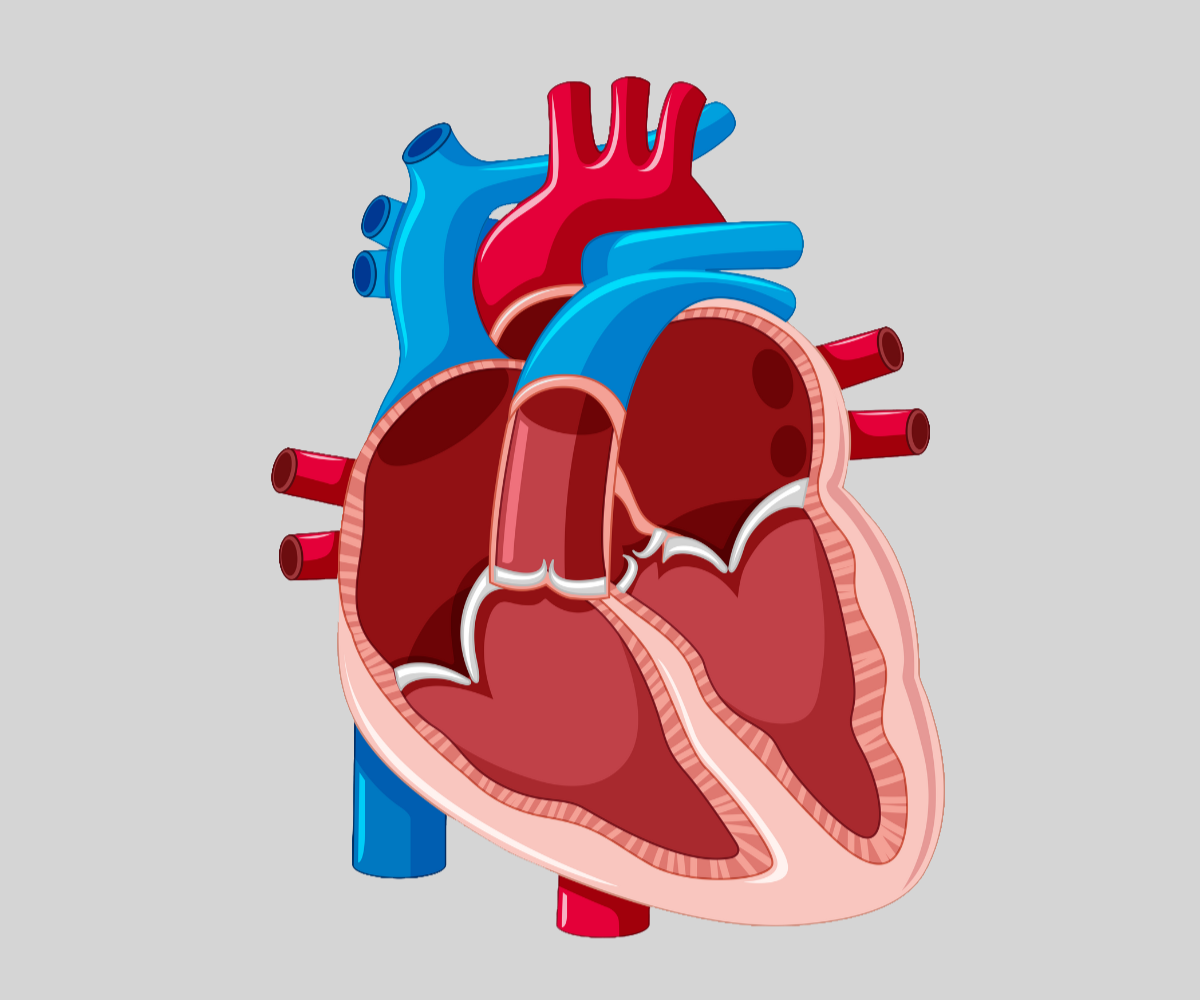
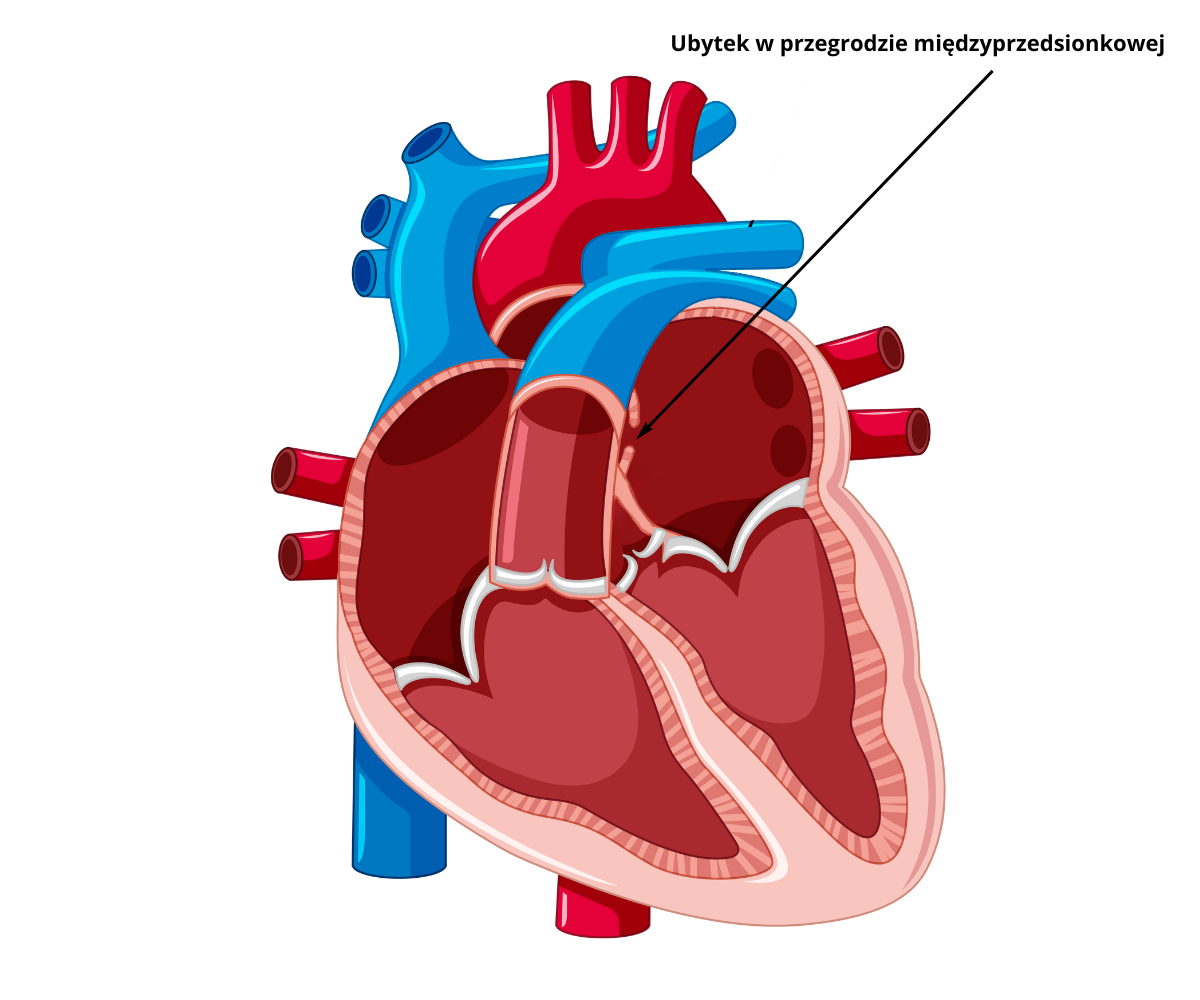
*przesuń suwakiem w prawo aby porównać budowę serca z wadą ASD (białe tło) oraz zdrowego (szare tło)
Ubytek Przegrody Międzyprzedsionkowej (ASD) – wszystko co musisz wiedzieć

Ubytek przegrody międzyprzedsionkowej (atrial septal defect – ASD) to wrodzona wada serca, polegająca na braku fragmentu ściany oddzielającej dwa przedsionki serca. Stanowi jedną z najczęstszych wrodzonych wad serca, dotykając około 12% wszystkich dzieci z wrodzonymi wadami serca.
Jak powstaje ubytek przegrody międzyprzedsionkowej?
Wada powstaje w wyniku nieprawidłowego tworzenia się przegrody międzyprzedsionkowej we wczesnym okresie życia płodowego. Przyczyna lub przyczyny jej powstania (podobnie jak to się ma w stosunku do innych wad wrodzonych) nie są do końca poznane, ale pod uwagę bierze się czynniki genetyczne oraz środowiskowe.
Typy ubytków
Typy ASD (ubytków przegrody międzyprzedsionkowej)
Wyróżnia się 4 główne typy ubytków przegrody międzyprzedsionkowej:
💚 Ubytek typu otworu pierwotnego (ostium primum atrial septal defect – ASDI): Kanał przedsionkowo-komorowy.
💚 Ubytek typu otworu wtórnego (ostium secundum atrial septal defect – ASDII): Najczęstsza postać ubytków, spowodowana brakiem fragmentu przegrody pierwotnej. Zlokalizowany jest w dole owalnym.
💚 Ubytek typu zatoki żylnej (sinus venosus atrial septal defect – ASD-sv): Defekt pozostałości embrionalnej zatoki żylnej. Lokalizuje się w tylnej części przegrody międzyprzedsionkowej. Wada prawie zawsze wiąże się z nieprawidłowym spływem krwi z prawych żył płucnych.
💚 Ubytek typu zatoki wieńcowej (coronary sinus atrial septal defect – ASD-cs): Powstaje w wyniku zaburzenia rozwoju lewego rogu zatoki żylnej; znajduje się w części przegrody międzyprzedsionkowej, stanowiącej granicę pomiędzy zatoką wieńcową a lewym przedsionkiem. Często towarzyszy mu lewostronna żyła główna górna.
Niezwykle rzadko obserwuje się postać zwaną wspólnym przedsionkiem, w której stwierdza się brak przegrody pierwotnej i wtórnej.
Objawy niewydolności serca
Ubytek przegrody międzyprzedsionkowej rzadko daje objawy kliniczne we wczesnym dzieciństwie. U młodszych dzieci, jako jedyne objawy mogą występować częste zakażenia układu oddechowego oraz duszność w trakcie wysiłku fizycznego. Warto wiedzieć, że objawy ASD (wady serca) mogą manifestować się bardzo subtelnie – dziecko może być po prostu mniej aktywne niż rówieśnicy, szybciej się męczyć podczas zabawy lub częściej chorować. Rodzice powinni zwracać uwagę na te pozornie niegroźne sygnały, ponieważ wczesne rozpoznanie znacząco wpływa na rokowanie.
U dzieci starszych w okresie dorastania niekiedy rozwijają się objawy prawokomorowej niewydolności krążenia i zaburzeń rytmu. Do typowych objawów należą wówczas:
❤️ Duszność wysiłkowa.
❤️ Zaburzenia rytmu serca.
❤️ Uczucie napadów kołatania serca.
❤️ Podwyższone ciśnienie w żyłach szyjnych.
❤️ Osłabienie i ciągłe bądź szybko następujące uczucie zmęczenia.
❤️ Częste i nawracające infekcje górnych dróg oddechowych.
❤️ Nadciśnienie płucne.
❤️ Szmery serca.
❤️ Dość delikatna budowa ciała.
❤️ Tętnienie żył szyjnych i prawej komory u dzieci z uwypukleniem klatki piersiowej.
Objawy niewydolności prawokomorowej, czyli najczęściej:
❤️ częste oddawanie moczu głównie w nocy,
❤️ naprzemiennie wzdęcia i biegunki,
❤️ obrzęki nóg,
❤️ obrzęki brzucha,
❤️ poszerzenie żył szyjnych (trzepotanie i migotanie przedsionków).
Rozpoznanie
Rozpoznanie PDA przeważnie opiera się na badaniu fizykalnym, w którym lekarz osłuchuje serce dziecka. Charakterystyczny szmer „maszynowy” może sugerować obecność PDA. Potwierdzenie diagnozy wymaga wykonania dodatkowych badań, takich jak:
💚 Echokardiografia (echo serca) i USG serca: Oba badania polegają na obrazowaniu struktur serca oraz dużych naczyń krwionośnych (jak aorta czy tętnica płucna) za pomocą ultradźwięków. Pozwalają na dokładną ocenę budowy i pracy serca oraz przepływu krwi przez naczynia.
💚 USG serca: To badanie ultrasonograficzne pozwala na dokładną ocenę budowy i pracy serca oraz przepływu krwi przez naczynia.
💚 RTG klatki piersiowej: Może wykazać na nieprawidłowości w budowie serca i zmiany w płucach.
💚 EKG: Badanie elektrokardiograficzne ocenia pracę serca i może wykryć nieprawidłowości rytmu.
Leczenie
Ubytek w przegrodzie międzyprzedsionkowej stanowi wskazanie do leczenia chirurgicznego, podejmowanego zwykle w wieku przedszkolnym. Leczenie serca przy ASD to aktualnie kilka skutecznych metod, które dobierane są indywidualnie do każdego pacjenta. Decyzja o wyborze konkretnej metody zależy od wielkości i lokalizacji ubytku, wieku dziecka oraz jego ogólnego stanu zdrowia. Rodzice powinni wiedzieć, że dzięki postępom w kardiologii i kardiochirurgii dziecięcej rokowania dla dzieci z ASD są bardzo dobre. Ubytki międzyprzedsionkowe typu otwór wtórny zszywa się najczęściej niewchłanialnym szwem ciągłym. Jeżeli ubytek jest rozległy lub stwierdza się mnogie ubytki przegrody międzyprzedsionkowej, do zamknięcia wykorzystuje się łatę z osierdzia dziecka lub z tworzywa sztucznego.
W przypadku niewielkich ubytków typu otworu wtórnego możliwe jest ich zamknięcie za pomocą „korków” wprowadzanych przezskórnie podczas zabiegu interwencyjnego. Do zamykania interwencyjnego kwalifikują się ubytki z rąbkami przegrody, które umożliwiają zaczepienie zapinki. Dziecko powinno mieć powyżej 10 kilogramów masy ciała. Ubytki zamyka się najczęściej zapinką Amplatza (Amplatzer Septal Occluder – ASO). Zabieg wykonywany jest pod kontrolą promieniowania rentgenowskiego i wymaga podawania kontrastu (płynu widocznego w promieniach rentgena). Pozycjonowanie okludera odbywa się pod kontrolą echokardiografii. Taki zabieg jest zdecydowanie mniej obciążający niż operacja, wymaga krótszego pobytu w szpitalu i nie pozostawia blizn, odbywa się w znieczuleniu ogólnym.
Powikłania
Nieleczona wada może się stać przyczyną występujących w wieku dorosłym zatorów, powiększenia i przerostu prawego przedsionka oraz prawej komory, a także przedsionkowych zaburzeń rytmu. Nieodwracalne nadciśnienie płucne występuje niezwykle rzadko. Zamykanie ubytków w przedniej części przegrody międzyprzedsionkowej wiąże się z niebezpieczeństwem uszkodzenia węzła przedsionkowo-komorowego. Pooperacyjne zaburzenia przewodzenia należą jednak do rzadkości. Śmiertelność okołooperacyjna jest znikoma.
Dodatkowe informacje

Więcej informacji na temat zespołu ubytku przegrody miedzyprzedsionkowej serca (ASD) można znaleźć na stronie internetowej: Ubytek w przegrodzie międzyprzedsionkowej – Wikipedia
Podsumowanie

Ubytek przegrody międzyprzedsionkowej to wada, która w wielu przypadkach nie daje objawów we wczesnym dzieciństwie. Dzięki postępowi w medycynie, zarówno leczenie operacyjne, jak i interwencyjne są skuteczne i pozwalają na normalne funkcjonowanie pacjentów. Ważne jest, aby w przypadku podejrzenia wady serca skonsultować się z lekarzem specjalistą – kardiologiem dziecięcym.
ASD wada serca u dziecka – nie musisz walczyć sam

Rodziny dzieci z ASD wadą serca i innymi wrodzonymi wadami serca nie muszą mierzyć się z tym wyzwaniem samotnie. Fundacja Espero – Nadzieja dla Dzieci od lat wspiera rodziny w trudnej drodze przez diagnozę, leczenie i rehabilitację. Fundacja pomaga w organizacji leczenia zarówno w Polsce, jak i za granicą, oferując wsparcie w kontaktach z renomowanymi klinikami kardiologicznymi, m.in. w Niemczech, Austrii czy USA. Zespół fundacji pomaga również w tłumaczeniu dokumentacji medycznej oraz organizacji logistycznej związanej z wyjazdem na leczenie.
Każdy podatnik może wesprzeć działania fundacji, przekazując 1,5% podatku – wystarczy wpisać w zeznaniu numer KRS: 0000877316. To prosty gest, który może pomóc uratować życie dziecka z wadą serca.
Dla wszystkich rodziców i opiekunów dzieci z wadami serca Fundacja Espero przygotowała bezpłatny e-book „Gdy Twoje serce i życie są w niebezpieczeństwie – jak zareagować”. Publikacja zawiera praktyczne informacje o tym, jak rozpoznać objawy chorób serca, jak udzielić pierwszej pomocy oraz jak dbać o serce w każdym wieku. E-book zawiera również gotowe checklisty, porady ekspertów oraz wzory do wydruku, w tym listę niezbędnego wyposażenia apteczki. Pobierzesz go na: https://www.nadziejadladzieci.pl/ebook/.

Drodzy Rodzice i opiekunowie!
Jako mama 7-letniego Krystiana z WWS rozumiem, jak trudne i pełne wyzwań może być życie z dzieckiem z wadą serca. W fundacji Espero – Nadzieja dla dzieci znajdziecie wsparcie, zrozumienie i pomoc, których potrzebujecie. Nie wahajcie się skontaktować z nami. Jesteśmy tu, aby Wam pomóc.
Razem zawalczymy o serce Waszego dziecka!

