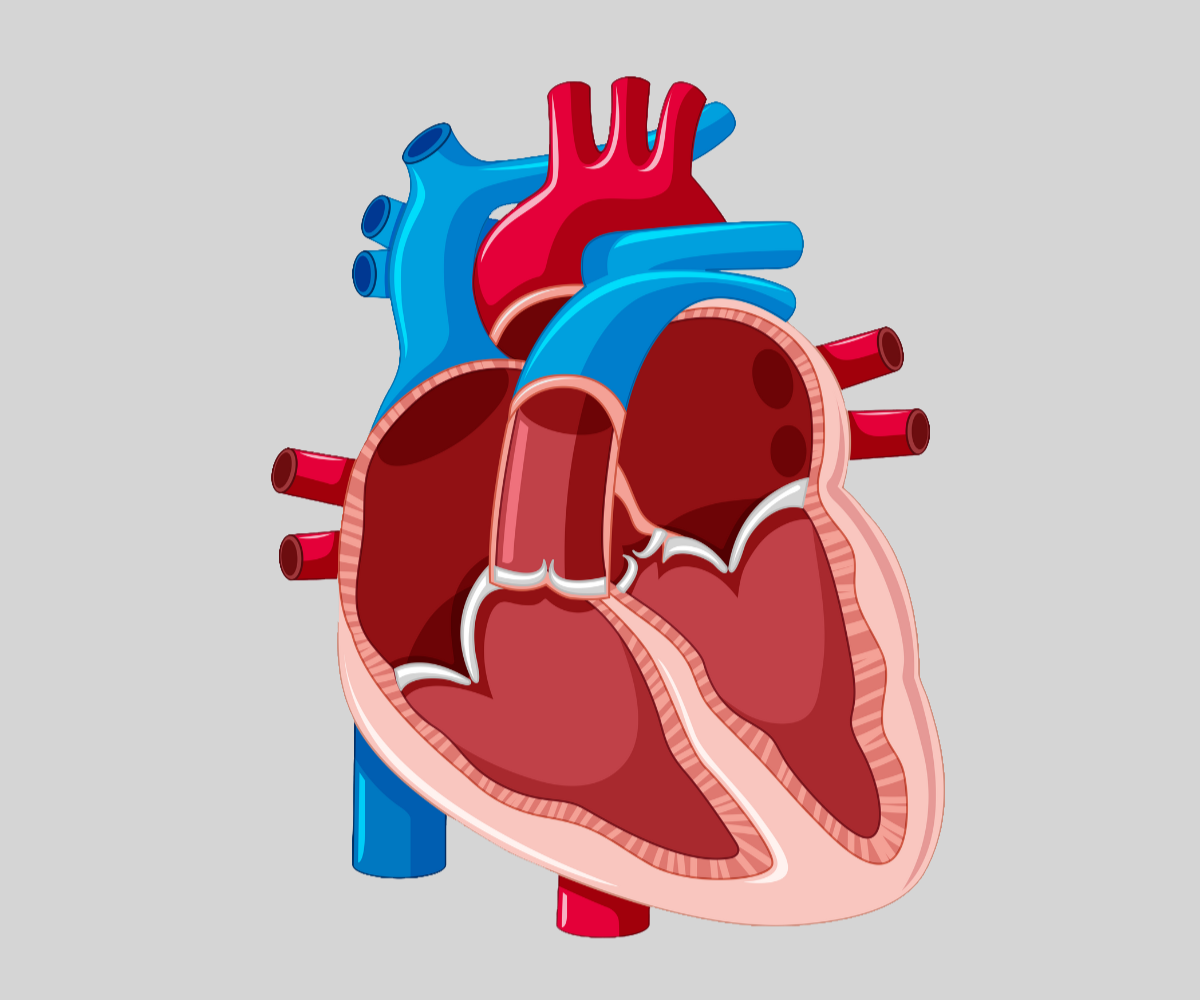
*przesuń suwakiem w prawo aby porównać budowę serca z wadą (białe tło) oraz zdrowego (szare tło)
Hipoplazja tętnic płucnych (PAH, ang. Pulmonary Artery Hypoplasia) – wszystko co musisz wiedzieć

Hipoplazja tętnic płucnych (PAH, ang. Pulmonary Artery Hypoplasia) to rzadka i złożona wada wrodzona, która dotyka układu krążenia. Hipoplazja tętnic płucnych to wada rozwojowa, w której jedna lub obie tętnice płucne są niedorozwinięte, czyli mniejsze niż prawidłowe. Tętnice płucne to duże naczynia krwionośne, które transportują krew z prawej komory serca do płuc, gdzie krew zostaje natleniona. W przypadku hipoplazji, zwężenie lub niedostateczne rozwinięcie tych naczyń ogranicza przepływ krwi do płuc, co prowadzi do niedotlenienia organizmu i obciążenia serca.
Wada ta może występować w różnym stopniu: od łagodnego zwężenia do całkowitego braku jednej z tętnic (atrezja). Często współistnieje z innymi wrodzonymi wadami serca i płuc, co dodatkowo komplikuje obraz kliniczny. Warto podkreślić, że hipoplazja tętnicy płucnej należy do grupy wad wrodzonych, które wymagają szczególnej uwagi ze strony specjalistów. Podobnie jak hipoplazja aorty, czyli niedorozwój głównej tętnicy prowadzącej krew z serca do całego organizmu, hipoplazja tętnic płucnych stanowi poważne wyzwanie diagnostyczne i terapeutyczne.
Przyczyny
Hipoplazja tętnic płucnych (PAH) jest wadą wrodzoną, co oznacza, że jest obecna od urodzenia. Jej dokładne przyczyny nie zawsze są w pełni poznane, ale często są związane z:
- Zaburzeniami rozwojowymi w życiu płodowym. Nieprawidłowości w formowaniu się naczyń krwionośnych płuc w okresie embrionalnym. Może to być wynik czynników genetycznych lub środowiskowych działających na płód.
- Współistniejącymi wadami serca. Hipoplazja tętnic płucnych bardzo często towarzyszy innym złożonym wrodzonym wadom serca, takim jak tetralogia Fallota, atrezja zastawki trójdzielnej czy przełożenie wielkich pni tętniczych. Wady te mogą wpływać na prawidłowy rozwój tętnic płucnych.
- Zespołami genetycznymi. Może być częścią szerszych zespołów genetycznych, choć nie zawsze jest to reguła.
- Czynnikami zewnętrznymi. Narażenie na pewne substancje (teratogeny), infekcje matki w ciąży nczy choroby przewlekłe matki, choć ich rola w PAH jest mniej udokumentowana niż w przypadku innych wad wrodzonych.
Objawy
Objawy PAH zależą od stopnia niedorozwoju tętnic i obecności współistniejących wad. Mogą pojawić się już w okresie noworodkowym lub wczesnym dzieciństwie:
- Sinica – niebieskawe zabarwienie skóry i błon śluzowych (zwłaszcza ust, paznokci), spowodowane niedostatecznym utlenowaniem krwi. Jest to jeden z najbardziej charakterystycznych objawów.
- Duszność i przyspieszony oddech – problemy z oddychaniem, zwłaszcza podczas wysiłku (karmienie, płacz u niemowląt).
- Opóźnienie rozwoju fizycznego – dzieci z PAH mogą mieć problemy z przybieraniem na wadze i wzrostem z powodu zwiększonego wysiłku oddechowego i niedotlenienia.
- Zmęczenie i osłabienie – zmniejszona tolerancja wysiłku, szybkie męczenie się.
- Omdlenia – w ciężkich przypadkach, zwłaszcza podczas wysiłku.
- Szmery sercowe – mogą być wykryte podczas osłuchiwania przez lekarza, wskazując na nieprawidłowy przepływ krwi w sercu.
- Nawracające infekcje dróg oddechowych – płuca z ograniczonym przepływem krwi mogą być bardziej podatne na infekcje.
Hipoplazja objawy może dawać bardzo zróżnicowane – od ledwo zauważalnych po wyraźne i wymagające natychmiastowej interwencji, dlatego tak istotna jest czujność rodziców i regularne badania kontrolne u dzieci z podejrzeniem wad wrodzonych układu krążenia. Wczesne rozpoznanie hipoplazji tętnicy pozwala na szybkie wdrożenie odpowiedniego postępowania i znacząco poprawia rokowania.
Rozpoznanie
Rozpoznanie PAH opiera się na kombinacji badań klinicznych i obrazowych:
- Badanie fizykalne: Lekarz może zauważyć sinicę, duszność, szmery sercowe.
- Pulsooksymetria: Mierzy poziom nasycenia krwi tlenem, który w PAH jest zazwyczaj obniżony.
- Rentgen klatki piersiowej (RTG): Może wykazać powiększenie serca, zmiany w naczyniach płucnych lub asymetrię w unaczynieniu płuc (np. mniejsze płuco po stronie hipoplastycznej tętnicy).
- Echokardiografia (echo serca): Jest kluczowym badaniem. Pozwala ocenić budowę serca, wielkość i przepływ krwi przez tętnice płucne, a także wykryć inne wady serca.
- Tomografia komputerowa (CT) lub rezonans magnetyczny (MRI) serca i płuc: Dostarczają szczegółowych obrazów naczyń płucnych i tkanki płucnej, precyzyjnie określając stopień niedorozwoju.
- Cewnikowanie serca: Jest to inwazyjne badanie, które pozwala na dokładny pomiar ciśnień w sercu i tętnicach płucnych oraz ocenę przepływu krwi. Często wykonywane jest przed planowaną operacją.
Leczenie
Leczenie PAH jest złożone i zależy od stopnia zaawansowania wady, jej wpływu na funkcjonowanie organizmu oraz obecności innych wad serca. Celem leczenia jest poprawa przepływu krwi do płuc i zwiększenie utlenowania organizmu.
- Leczenie zachowawcze (objawowe)
- Tlenoterapia: Podawanie tlenu w celu poprawy natlenowania krwi.
- Leki: Diuretyki (wspomagające pracę serca), leki rozszerzające naczynia płucne (jeśli jest komponent nadciśnienia płucnego).
- Odpowiednie odżywianie: Wsparcie rozwoju dziecka poprzez specjalistyczne diety.
- Leczenie inwazyjne (chirurgiczne lub interwencyjne)
- Angioplastyka balonowa i stentowanie: W niektórych przypadkach, gdy tętnica jest tylko zwężona, można ją poszerzyć za pomocą balonu, a następnie wszczepić stent, aby utrzymać jej drożność.
- Operacje kardiochirurgiczne
- Korekcja wady: Jeśli hipoplazja jest związana z inną wadą serca (np. zwężeniem drogi odpływu z prawej komory), koryguje się te wady, co często poprawia przepływ przez tętnice płucne.
- Augmentacja tętnic płucnych: Chirurgiczne poszerzenie hipoplastycznej tętnicy przy użyciu łaty z własnej tkanki pacjenta lub materiału syntetycznego.
- Operacje paliatywne: W bardzo ciężkich przypadkach, gdy nie jest możliwa pełna korekcja, wykonuje się operacje mające na celu poprawę natlenowania krwi (np. zespolenia systemowo-płucne, które tworzą dodatkowe połączenie między tętnicą systemową a płucną).
- Transplantacja płuc/serca-płuc: W najcięższych i nieoperacyjnych przypadkach, gdy płuca są nieodwracalnie uszkodzone, przeszczepienie może być jedyną opcją.
Leczenie hipoplazji wymaga indywidualnego podejścia do każdego pacjenta. Specjaliści biorą pod uwagę wiek dziecka, ogólny stan zdrowia, stopień zaawansowania wady oraz ewentualne współistniejące anomalie.
Rokowania
Rokowanie w PAH jest bardzo zróżnicowane i zależy od wielu czynników:
- Stopień niedorozwoju tętnic: Łagodniejsza hipoplazja zazwyczaj ma lepsze rokowanie.
- Współistniejące wady serca: Ich obecność i złożoność znacząco wpływają na rokowanie.
- Wczesne rozpoznanie i leczenie: Szybka diagnoza i wdrożenie odpowiedniego leczenia, zwłaszcza chirurgicznego, znacząco poprawiają szanse pacjentów.
- Indywidualna odpowiedź na leczenie: Każdy organizm reaguje inaczej na interwencje.
- Dostęp do specjalistycznej opieki: Pacjenci z PAH wymagają opieki wysoko wyspecjalizowanych ośrodków kardiologii i kardiochirurgii dziecięcej.
Dzięki postępowi w diagnostyce i technikach chirurgicznych, rokowanie dla dzieci z PAH znacznie się poprawiło w ostatnich dekadach. Wielu pacjentów może prowadzić aktywne życie po skutecznej korekcji wady, choć często wymagają stałej opieki kardiologicznej.
Dodatkowe informacje

PAH jest rzadką wadą, co oznacza, że wymaga specjalistycznej wiedzy i doświadczenia ze strony zespołów medycznych. Opieka nad pacjentem z PAH wymaga współpracy kardiologów dziecięcych, kardiochirurgów, pulmonologów, genetyków i fizjoterapeutów. Rodziny dzieci z PAH często potrzebują wsparcia psychologicznego i informacyjnego, aby poradzić sobie z wyzwaniami związanymi z chorobą. Fundacje i organizacje pacjenckie mogą odegrać tu kluczową rolę.
Podsumowanie

Hipoplazja tętnic płucnych to poważna wada wrodzona, która znacząco wpływa na życie dotkniętych nią dzieci i ich rodzin. Choć stanowi wyzwanie, wczesna i precyzyjna diagnostyka, połączona z zaawansowanym leczeniem chirurgicznym i interwencyjnym, oferuje realną nadzieję na poprawę stanu zdrowia i jakości życia. Stała opieka specjalistyczna i kompleksowe wsparcie są kluczowe dla zapewnienia najlepszego możliwego rokowania.
Leczenie hipoplazji – wsparcie dla rodzin

Rodziny dzieci zmagających się z hipoplazją tętnic płucnych oraz innymi wrodzonymi wadami serca nie muszą zostawać z tym wyzwaniem same. Fundacja Espero – Nadzieja dla Dzieci oferuje kompleksowe wsparcie, w tym pomoc w organizacji leczenia w Polsce i za granicą – od tłumaczenia dokumentacji medycznej po nawiązywanie kontaktu z zagranicznymi specjalistami i koordynację całego procesu leczenia.
Jak możesz pomóc dzieciom z hipoplazją tętnic?

Wesprzyj działania Fundacji, przekazując 1,5% swojego podatku – wystarczy wpisać numer KRS 0000877316 w rocznym zeznaniu podatkowym. To prosty gest, który nic nie kosztuje, a może uratować życie dziecka. Więcej informacji znajdziesz na stronie: https://www.nadziejadladzieci.pl/przekaz-1-5-podatku/.
Bezpłatny e-book dla rodziców

Fundacja przygotowała bezpłatny e-book pt. „Gdy Twoje serce i życie są w niebezpieczeństwie – jak zareagować”, zawierający praktyczne informacje o rozpoznawaniu chorób serca, udzielaniu pierwszej pomocy oraz profilaktyce. Publikacja jest wartościowa dla wszystkich, którzy chcą wiedzieć, jak reagować w sytuacjach zagrożenia życia. Pobierz go na: https://www.nadziejadladzieci.pl/ebook/.

Drodzy Rodzice i opiekunowie!
Jako mama 7-letniego Krystiana z WWS rozumiem, jak trudne i pełne wyzwań może być życie z dzieckiem z wadą serca. W fundacji Espero – Nadzieja dla dzieci znajdziecie wsparcie, zrozumienie i pomoc, których potrzebujecie. Nie wahajcie się skontaktować z nami. Jesteśmy tu, aby Wam pomóc.
Razem zawalczymy o serce Waszego dziecka!

